Hẹp ống sống là một trong những căn bệnh phổ biến, tuy không nguy hiểm đến tính mạng, nhưng lại ảnh hưởng lớn tới khả năng vận động và sinh hoạt của người bệnh. Cùng bác sĩ chuyên khoa Ngoại Thần kinh – Cột sống tìm hiểu về bệnh hẹp ống sống để có những thông tin cần thiết về nguyên nhân, triệu chứng và điều trị một cách hiệu quả.
Tổng quan bệnh
Bệnh hẹp ống sống là tình trạng ống sống bị thu hẹp do những nguyên nhân khác nhau là chèn ép lên tủy sống hoặc các rễ dây thần kinh.
Thống kê cho thấy, đối tượng mắc hẹp ống sống đa phần là người từ độ tuổi 50 trở lên, tỷ lệ người trẻ tuổi không nhiều. Thế nhưng, dù đối tượng nào thì căn bệnh này cũng ảnh hưởng trực tiếp đến khả năng vận động của người bệnh. Tình trạng bệnh và mức độ hẹp ống sống của mỗi người không giống nhau.
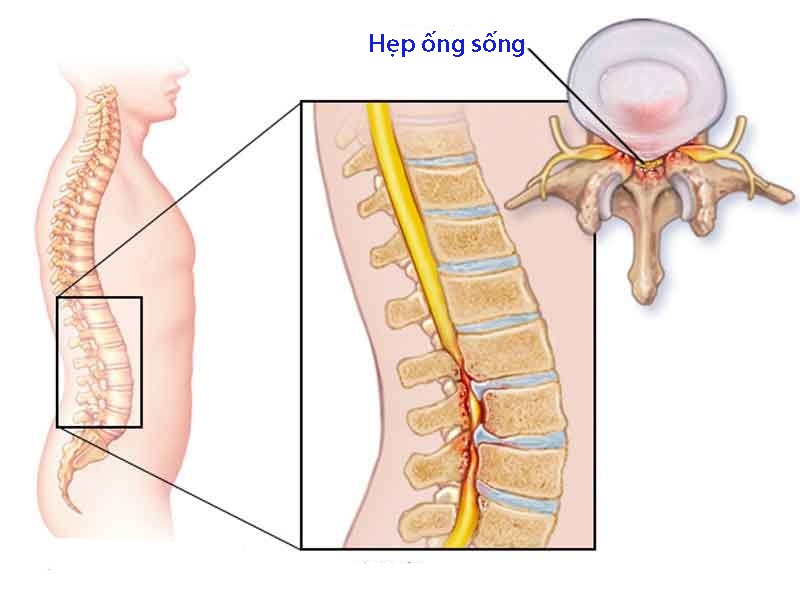
Tùy theo vị trí ống sống bị hẹp mà bệnh được chia thành hai loại chính: Hẹp ống sống cổ và hẹp ống sống thắt lưng (chiếm đến 75% trường hợp mắc bệnh).
Bệnh thường tiến triển khá chậm. Có người mắc bệnh và xuất hiện triệu chứng một cách đột ngột, có trường hợp bệnh lại tiến triển trong cả thập kỷ. Đĩa đệm, xương cột sống và dây chằng cột sống đều sẽ bị ảnh hưởng do tác động của bệnh. Đây chính là nguyên nhân gây ra triệu chứng của bệnh hẹp ống sống và các biến chứng nguy hiểm khác.
Nguyên nhân
Hẹp ống sống chủ yếu xuất hiện ở đối tượng trung niên. Một số ít trường hợp người bệnh trong độ tuổi còn trẻ do nguyên nhân bẩm sinh – khi sinh ra đã có một phần ống sống hẹp hơn so với người bình thường. Những đối tượng khác mắc bệnh hẹp ống sống có nguyên nhân bao gồm:
– Chứng thoái hóa cột sống khiến cho gai xương hình thành từ thân đốt sống. Gai xương phát triển vào bên trong ống sống rồi chèn ép vào tủy sống, khiến cho ống sống bị thu hẹp lại.
– Một số người mắc bệnh do chứng thoái hóa dây chằng cột sống, phổ biến nhất là dây chằng dọc sau và dây chằng vàng. Dây chằng khi thoái hóa sẽ dày hơn đồng thời làm hẹp lòng của ống sống.
– Người bị viêm khớp cột sống thì các khớp xương sẽ to lên so với bình thường, khớp xương chèn ép làm cho ống sống bị thu hẹp lại.
– Người bị thoát vị đĩa đệm thì nhân nhện đĩa đệm sẽ phình to hoặc thoát khỏi vị trí ban đầu. Đĩa đệm phình to hơn khiến cho đường kính trước sau ống sống bị giảm đi, người bệnh sẽ có ống sống hẹp hơn so với người bình thường.
– Các nguyên nhân khác do một số chứng bệnh về xương khớp gây ra. Ví dụ như chứng viêm khớp cột sống, bệnh Paget, u cột sống…
– Người bị chấn thương cột sống hoặc đã từng phẫu thuật cột sống có nguy cơ mắc hẹp ống sống cao hơn.
Triệu chứng
Triệu chứng bệnh hẹp ống sống sẽ do vị trí và tình trạng bệnh quyết định, khiến người bệnh luôn lo lắng. Bệnh có biểu hiện phong phú và đa dạng còn do mức độ hẹp của ống sống.
Triệu chứng bệnh hẹp ống sống vùng cổ
Vùng cổ có tổng cộng 7 đốt sống tương ứng từ C1 đến C7. Bệnh hẹp ống sống cổ tác động trực tiếp đến phần vai gáy và hai tay. Khi người bệnh bị hẹp ống sống đốt sống cổ mức độ nhẹ thì sẽ cảm thấy đau mỏi ở nơi bị tổn thương. Cơn đau nhức khá thường xuyên với mức độ nhẹ, âm ỉ tạo cảm giác khó chịu.
Khi bệnh chuyển sang mức độ trung bình thì xen lẫn giữa những cơn đau âm ỉ là cảm giác đau dữ dội. Cơn đau lan dần từ cổ xuống vùng vai gáy tạo thành hội chứng vai gáy. Người bệnh còn có thể cảm thấy tê hoặc ngứa ran ở vùng vai gáy. Cơn đau sẽ thuyên giảm khi người bệnh xoa bóp nhẹ nhàng hoặc nghỉ ngơi.
Khi bệnh ở mức độ nặng thì cơn đau sẽ gia tăng, có thể đau dữ dội nhiều lên khiến người bệnh mệt mỏi, tinh thần căng thẳng. Cơn đau lan xuống hai cánh tay, cảm giác tê ngứa cũng dần mở rộng và rõ ràng hơn. Ngoài ra có thể xuất hiện tình trạng yếu một hoặc cả hai cánh tay, người bệnh sẽ khó cầm nắm đồ vật (gắp đồ ăn, viết chữ hoặc cầm nắm những vật nhỏ). Khi bệnh tiến triển nặng hơn nữa thì có thể gây tàn phế, liệt tứ chi.
Triệu chứng bệnh hẹp ống sống vùng thắt lưng
Thống kê cho thấy, 75% trường hợp mắc bệnh hẹp ống sống rơi vào vị trí cột sống thắt lưng, nói chính xác hơn là bệnh hẹp ống sống vùng thắt lưng. Cơ thể con người có 5 đốt sống thắt lưng được đánh số từ L1 đến L5. Vị trí của xương cột sống thắt lưng nằm ở giữa xương sườn với xương chậu.
Thông thường, người bệnh sẽ gặp phải những triệu chứng từ nhẹ đến nặng: Cơn đau âm ỉ xuất hiện ở vùng thắt lưng, có thể lan ra vùng mông hoặc đùi. Các cơn đau dần nặng hơn, xen lẫn đau âm ỉ là các cơn đau dữ dội đột ngột. Thời gian để bệnh tiến triển từ những cơn đau âm ỉ lên dữ dội thường trong suốt một thời gian dài.
Khi bệnh chuyển sang giai đoạn trung bình thì các cơn đau sẽ lan ra khắp vùng mông, đùi và xuống chân. Kết hợp với đó là cảm giác tê và ngứa ran tại những khu vực này. Nguyên nhân là do các rễ dây thần kinh bị chèn ép tạo ra cảm giác đau nhức và tê nóng.
Hiện tượng này xuất hiện rõ hơn sẽ thành biến chứng đau dây thần kinh tọa. Hai chân của người bệnh trở nên yếu hơn và khó kiểm soát đi lại, vận động. Có người bị tác động một bên chân, người khác lại bị yếu cả hai chân. Đây là nguyên nhân gây ra chứng liệt nếu không điều trị bệnh.
Bệnh hẹp ống sống có nguy hiểm?
Hẹp ống sống là một căn bệnh mạn tính xuất hiện chủ yếu do tiến trình lão hóa của cơ thể và xương cột sống. Thế nhưng, con người lại không thể ngăn được tiến trình tự nhiên này. Đa số người bệnh từ khi xuất hiện những triệu chứng đầu tiên cho đến khi cảm thấy đau đớn rõ hơn có thể mất hàng chục năm.
Bệnh hẹp ống sống không thực sự quá nguy hiểm, không ảnh hưởng đến tính mạng, cũng không phải bệnh truyền nhiễm. Người bệnh hoàn toàn có thể giảm triệu chứng bệnh bằng nhiều phương pháp khác nhau.
Trường hợp người bệnh bị biến chứng gây ra những tác hại nghiêm trọng không nhiều, họ sẽ có cảm giác đau đớn dai dẳng tồn tại hoặc liệt hai chân, hai tay. Hầu hết người bệnh chỉ dừng ở việc đau đớn vai gáy, đau chân khi đi bộ.
Nguyên nhân là do chứng viêm tắc động mạch chi dưới. Dấu hiệu cụ thể đã được nêu ở trên khi tùy vào vị trí của bệnh, hẹp ống sống cổ có thể nguy hiểm hơn do chèn ép vào tủy sống. Nguy hiểm nhất là tình trạng liệt tứ chi, người mắc hẹp ống sống thắt lưng chiếm đa số thì tối đa sẽ bị liệt 2 chân, lý do là bởi tủy sống không có trong đoạn cột sống thắt lưng.
Chẩn đoán
Trước khi xác định phương pháp điều trị bệnh hẹp ống sống thì phải kiểm tra sức khỏe. Đây là cách để chẩn đoán người đó có mắc bệnh hay không và bệnh ở tình trạng nào, từ đó mới đưa ra phác đồ điều trị hiệu quả.
Để chẩn đoán bệnh, bên cạnh những dấu hiệu lâm sàng thì cần phối hợp với các phương tiện chẩn đoán hình ảnh, bao gồm:
– Chụp X-quang
Là phương pháp phổ biến nhất để có thể chẩn đoán hình ảnh thông qua cấu trúc xương cột sống. Hình ảnh ống sống bị hẹp sẽ hiển thị rõ trên phim chụp X-quang. Người bệnh thông thường sẽ được yêu cầu chụp với 2 tư thế là đứng thẳng đối diện và đứng nghiêng.
– Chụp CT
CT Scanner là phương pháp chẩn đoán hình ảnh thông qua kết hợp đồng thời nhiều phim X-quang lại với nhau. Hình ảnh được tạo ra sẽ hiển thị rõ hình dạng và kích thước của ống sống. Những thành phần bên trong cũng như cấu trúc xung quanh và chi tiết giải phẫu học cổ xương cũng sẽ được nhìn rõ.
– Chụp cộng hưởng từ MRI
Chụp cộng hưởng từ là phương pháp chẩn đoán hình ảnh thông qua năng lượng từ kết hợp với công nghệ máy tính. Phương pháp này cho phép hiển thị hình ảnh của rễ dây thần kinh, tủy sống và các vùng xung quanh. Nếu xuất hiện tình trạng phì đại, có khối u hoặc thoái hóa thì đều dễ dàng nhìn thấy được.
– Tủy đồ
Phương pháp chụp tủy đồ được áp dụng sau khi bác sĩ tiêm thuốc cản quang vào khoang dịch não tủy. Khi đó hình dạng của tủy sống và các dây thần kinh có thể nhìn rõ ràng bằng hình ảnh. Nếu có bất cứ chèn ép nào tới khu vực này thì đều có thể hiển thị thông qua X-quang hoặc CT.
Tất cả các phương pháp đều được áp dụng nhằm kiểm tra xem ống sống có gây ảnh hưởng hay không, đặc biệt là tới các rễ dây thần kinh và tủy sống. Trong nhiều trường hợp, dạng hẹp ống sống sẽ tác động tới sự chèn ép dây thần kinh khác nhau.
Chèn ép lên dây thần kinh có thể tạo ra triệu chứng hẹp ống sống khác nhau theo từng lần xét nghiệm và từng thời điểm. Vì vậy một hoặc một vài phương pháp kiểm tra sẽ yêu cầu người bệnh thực hiện ở tư thế thẳng đứng. Khi đó sẽ dễ dàng đánh giá ảnh hưởng của lực ép dọc tới cột sống.
Phương pháp điều trị
Điều trị bảo tồn
Phương pháp bảo tồn được các bác sĩ khuyên người bệnh áp dụng nhiều nhất. Nguyên nhân là bởi phương pháp không động dao kéo, không phẫu thuật nên sẽ an toàn hơn. Đối tượng áp dụng phương pháp này thường là những người bị bệnh hẹp ống sống mức độ nhẹ hoặc trung bình.
Phương pháp là sự kết hợp giữa điều trị bằng thuốc và vật lý trị liệu.
Thuốc: bác sĩ có thể kê đơn thuốc tùy theo mức độ bệnh, bao gồm giảm đau hoặc chống viêm, thuốc an thần nhẹ hoặc vitamin nhóm B liều cao… giúp hạn chế triệu chứng của bệnh trong thời gian ngắn, làm chậm tình trạng lão hóa, bổ xương khớp.
Kết hợp với thuốc, người bệnh sẽ áp dụng các phương pháp để điều chỉnh tư thế, tập thể dục, kéo giãn cơ… giúp hỗ trợ giảm triệu chứng bệnh. Ngoài ra, tùy theo tình trạng sức khỏe mà người bệnh phải bỏ thuốc lá, giảm cân để tăng cường sức khỏe cho xương.
Vật lý trị liệu
Là một trong những phương pháp bảo tồn trong điều trị bệnh hẹp ống sống, chủ yếu tập trung vào vận động để giúp giảm triệu chứng.
+ Tập luyện bằng xe đạp thì cố gắng đổ người ra phía trước và sử dụng tay vịn, đây là cách đơn giản để mở rộng ống sống tự nhiên.
+ Nên thay đổi các thói quen thường ngày giúp cột sống ổn định hơn như: khi ngồi ghế thì cong lưng lại, khi đi bộ thì đổ người về phía trước hoặc có sự hỗ trợ của gậy,…
+ Áp dụng các bài tập thể dục nhằm tăng cường độ linh hoạt và dẻo dai cho xương. Lưu ý là cần thực hiện đều đặn hàng ngày để phát huy hiệu quả. Thông thường, bác sĩ sẽ khuyên người bệnh áp dụng các đợt trị liệu trong vòng từ 4 – 6 tuần.
+ Ngoài ra, người bệnh cũng có thể áp dụng liệu pháp như massage, chườm nóng, chườm lạnh, châm cứu, bấm huyệt,… tuy nhiên cần nhờ đến sự hỗ trợ từ người có trình độ chuyên môn để đảm bảo hiệu quả.
Điều trị nội khoa
Phương pháp điều trị nội khoa cũng là một phần của liệu pháp bảo tồn. Người bệnh sẽ được dùng thuốc (uống, bôi ngoài da hoặc tiêm) để giảm bớt các triệu chứng bệnh, phổ biến nhất là thuốc uống bao gồm: giảm đau, kháng viêm hoặc một số loại thuốc không kê toa khác. Bên cạnh đó nên kết hợp với biện pháp xoa bóp, bấm huyệt bên ngoài.
Bác sĩ cũng có thể áp dụng phương pháp tiêm ngoài màng cứng để giảm đau cho bệnh nhân. Cụ thể cortisone sẽ được tiêm vào khoang ngoài màng cứng tại khu vực xung quanh nơi bị hẹp ống sống, mục đích làm giảm triệu chứng bệnh tạm thời, chứ không thể điều trị hoàn toàn bệnh.
Phẫu thuật
Nếu các phương pháp trên không phát huy được tác dụng thì bệnh nhân có thể được tư vấn, cân nhắc phẫu thuật. Điều kiện phẫu thuật hẹp ống sống trong trường hợp:
– Tình trạng sức khỏe tốt;
– Xuất hiện các triệu chứng khiến chất lượng cuộc sống bị ảnh hưởng, khó hoạt động bình thường;
– Đi, đứng hoặc làm việc đều gặp khó khăn;
– Mất chức năng đại tiểu tiện;
– Bệnh đang có xu hướng tiến triển thành các chứng khiếm khuyết thần kinh;
– Các phương pháp điều trị khác đã áp dụng nhưng không đem lại hiệu quả.
Phương pháp phẫu thuật hiện nay cũng rất đa dạng: phẫu thuật giải ép thần kinh, phẫu thuật nội soi mở cửa sổ xương giải ép, phẫu thuật làm rộng ống sống đơn giản, phẫu thuật đặt dụng cụ hỗ trợ cuộc sống liên gai sau silicon, phẫu thuật lấy đĩa đệm kèm hàn xương cố định…
Các biện pháp phòng ngừa
Phòng ngừa bệnh hẹp ống sống dựa trên lối sống. Mỗi người đều có thể thay đổi thói quen sinh hoạt và lối sống để hạn chế bệnh xuất hiện. Kể cả khi đã mắc hẹp ống sống thì cũng có thể phòng ngừa để giảm triệu chứng bệnh:
– Nên khám sức khỏe định kỳ mỗi năm từ 1 – 2 lần để phát hiện sớm bệnh, giúp tăng cơ hội điều trị. Trường hợp người đã bị hẹp ống sống thì nên tái khám định kỳ theo lịch để có thể theo dõi diễn biến bệnh.
– Áp dụng lối sống lành mạnh, sinh hoạt đúng giờ, tránh căng thẳng mà gây thoái hóa xương sớm.
– Áp dụng chế độ dinh dưỡng hợp lý với nhiều rau xanh và dưỡng chất có lợi cho xương khớp. Hạn chế những thực phẩm chế biến sẵn hoặc đồ ăn có nhiều dầu, muối để tránh phá hủy hệ xương khớp.
– Những người đang trong tình trạng thừa cân cần giảm cân để tránh gây áp lực lên khung xương.
– Từ bỏ những thói quen xấu có hại cho xương khớp như hút thuốc lá, sử dụng chất kích thích, nghiện rượu bia…
– Vận động và tập luyện thể thao đều đặn giúp xương linh hoạt, dẻo dai hơn.
TS.BS Nguyễn Vũ – Bệnh viện ĐH Y Hà Nội

