Viêm tụy mạn: Căn bệnh âm thầm nhưng vô cùng nguy hiểm
Viêm tụy mạn là bệnh viêm đặc trưng bởi quá trình phá hủy nhu mô tụy tiến triển không hồi phục. Qua thời gian, nó dần dần dẫn tới xơ hóa nhu mô tụy, gây suy giảm chức năng tụy nội tiết và ngoại tiết. Tỷ lệ mắc bệnh thay đổi tùy từng nước: ở châu Âu là 7/100.000 dân và ở châu Á là 14/100.000 dân.
Viêm tụy mạn là bệnh viêm đặc trưng bởi quá trình phá hủy nhu mô tụy tiến triển không hồi phục. Qua thời gian, nó dần dần dẫn tới xơ hóa nhu mô tụy, gây suy giảm chức năng tụy nội tiết và ngoại tiết. Tỷ lệ mắc bệnh thay đổi tùy từng nước: ở châu Âu là 7/100.000 dân và ở châu Á là 14/100.000 dân.
Nguyên nhân gây viêm tụy mạn
Nghiện rượu được coi là nguyên nhân hàng đầu gây viêm tụy mạn (chiếm tới khoảng 90% các trường hợp). Rượu gây kết tủa và làm tăng độ nhớt của dịch tiết tuyến tụy, dẫn đến sự phát triển của các nút protein trong các ống dẫn nhỏ của tụy, sau đó hình thành sỏi gây viêm và xơ hóa tiến triển, dẫn đến hủy hoại tế bào tụy ngoại tiết, tế bào hình sao và tế bào biểu mô ống tụy. Rượu cũng dẫn đến kích hoạt sớm trypsinogen và các enzym tiêu hóa khác trong chính các tế bào tụy ngoại tiết, điều này dẫn tới quá trình tự phá hủy trong nhu mô tụy dẫn đến tình trạng viêm tụy.
Ngoài ra còn các nguyên nhân khác như đột biến gen, tắc hẹp ống tụy, tăng triglyceride máu, tăng canxi máu, viêm tụy tự miễn… Một số trường hợp không tìm được nguyên nhân gọi là viêm tụy tự phát.
Quá trình tiến triển của viêm tụy mạn
Viêm tụy mạn là một bệnh lý âm thầm trải qua nhiều giai đoạn. Giai đoạn sớm của viêm tụy mạn (giai đoạn A) khi chưa có biến chứng và chưa thay đổi chức năng nội tiết và ngoại tiết của tụy. Các xét nghiệm có thể cho thấy rối loạn dung nạp đường, giảm chức năng tụy ngoại tiết nhưng không ỉa chảy. Giai đoạn trung bình (giai đoạn B) khi viêm tụy mạn có những biến chứng nhưng chưa ảnh hưởng tới chức năng nội tiết và ngoại tiết của tụy trên lâm sàng. Giai đoạn B được xác định với các điều kiện sau: bệnh nhân có các biến chứng của viêm tụy mạn nhưng không ỉa phân mỡ, không đái tháo đường. Giai đoạn cuối (giai đoạn C) khi tiến trình xơ hóa tụy dẫn tới suy chức năng tụy ngoại tiết và/hoặc tụy nội tiết biểu hiện bằng đái tháo đường và ỉa phân mỡ.
Những biểu hiện của bệnh viêm tụy mạn
Các triệu chứng của viêm tụy mạn thường không đặc hiệu. Tuy nhiên cần nghĩ tới bệnh lý này khi có các biểu hiện dưới đây, đặc biệt là ở người bệnh có yếu tố nguy cơ như uống rượu với số lượng lớn trong thời gian dài.
– Đau bụng kéo dài: đây là triệu chứng gây khó chịu nhất cho người bệnh và cũng là chỉ định thường gặp nhất cho điều trị phẫu thuật. Đau nhiều gây nên chán ăn do đó dẫn đến suy dinh dưỡng và giảm cân. Vị trí đau thường ở thượng vị (mặc dù đau lan tỏa cả vùng bụng trên cũng có thể gặp) do đó đau thường được chẩn đoán là do viêm dạ dày.
– Kém hấp thu: ỉa phân sống và sút cân cũng là biểu hiện lâm sàng quan trọng. Ỉa phân sống gặp ở giai đoạn bệnh tiến triển.
– Đái tháo đường: chiếm tỷ lệ 20-28%, là biểu hiện của suy tụy nội tiết, đái tháo đường có đặc điểm là không ổn định và khó điều chỉnh do sự thiếu hụt cả yếu tố nhận biết tình trạng hạ đường máu được tiết ra từ tuyến tụy.
Các biến chứng của viêm tụy mạn:
– Tắc hoặc hẹp đường mật với triệu chứng vàng da tắc mật.
– Tắc hoặc hẹp tá tràng với hội chứng hẹp môn vị.
– Tắc hoặc hẹp các mạch máu thường là tĩnh mạch cửa – mạc treo tràng trên với biểu hiện tăng áp lực tĩnh mạch cửa.
– Nang giả tụy có triệu chứng lâm sàng (chèn ép các cơ quan lân cận, nhiễm trùng, chảy máu…)
– Dò tụy (trong hay ngoài)
– Cổ chướng có nguồn gốc từ tụy.
– Các biến chứng hiếm gặp khác (hẹp đại tràng, nang giả lách…)
Viêm tụy mạn có dẫn đến ung thư tụy?
Viêm tụy mạn được coi là yếu tố nguy cơ phát triển ung thư tụy, tỷ lệ xuất hiện ung thư tụy ở bệnh nhân viêm tụy mạn là 1,8 – 3% sau 10 năm và 4% sau 20 năm. Nghiên cứu của Lowenfels cho thấy: nguy cơ ung thư tụy cao gấp 16 lần ở bệnh nhân viêm tụy mạn. Khi viêm tụy tái phát nhiều lần gây ra tái tạo tế bào, dẫn đến viêm mạn tính, làm mất chức năng tế bào, phá hủy tuyến và làm tăng quá trình tân tạo tế bào. Việc tăng số lượng tế bào biểu mô ống tụy là yếu tố quan trọng hình thành ung thư tụy. Ung thư tụy có tiên lượng rất xấu, mặc dù có nhiều tiến bộ trong chẩn đoán và giảm được tỷ lệ tử vong và biến chứng sau mổ, tỷ lệ sống sau 1 năm 68%, 2 năm 46,7% và 5 năm là 18,7%.
Ung thư tụy ban đầu biểu hiện triệu chứng và biến đổi cấu trúc giống như những thay đổi trong viêm tụy mạn nên các triệu chứng lâm sàng và hình ảnh rất khó phân biệt. Những khó khăn trong chẩn đoán phân biệt còn liên quan một số yếu tố khác như một số trường hợp ung thư cũng có vôi hóa ở tụy, u hoại tử cũng có hình ảnh giống nang giả. Trên người bệnh viêm tụy mạn, cần luôn theo dõi khả năng ác tính ở bệnh nhân này, đặc biệt khi tồn tại khối viêm ở tụy, có hoặc không kèm hẹp nhiều ở ống tụy chính hoặc ống mật chủ.
Hằng năm, Khoa Phẫu thuật tiêu hóa – Gan mật tụy, Bệnh viện Bạch Mai tiếp nhận và điều trị nhiều trường hợp viêm tụy mạn. Gần nhất là 2 trường hợp dưới đây: 1 trường hợp viêm tụy mạn, sỏi tụy với hậu quả là đau bụng kéo dài và 1 trường hợp viêm tụy mạn có biến chứng ung thư tụy; cả 2 trường hợp đều có liên quan đến lạm dụng bia rượu.
Trường hợp thứ nhất: bệnh nhân nam N.V.B 50 tuổi, có thói quen uống rượu từ năm 20 tuổi, mỗi ngày trung bình 150ml. Đợt này anh B thấy đau bụng âm ỉ quanh rốn, thượng vị, ở nhà tự mua thuốc giảm đau không đỡ. Một tháng gần đây, anh đau bụng tăng lên kèm ăn uống kém. Qua bạn bè giới thiệu, anh B đến khám tại phòng khám của Khoa Phẫu thuật tiêu hóa – Gan mật tụy. Phim chụp cắt lớp vi tính cho thấy hình ảnh nhu mô tụy teo nhỏ, ống tụy giãn 1 cm và trong có rất nhiều sỏi. Người bệnh được chẩn đoán sỏi tụy/viêm tụy mạn – nghiện rượu và được phẫu thuật theo phương pháp Frey (mở dọc ống tụy từ đầu đến đuôi tụy, lấy tổ chức đầu tụy sinh thiết, nối tụy ruột). Sau mổ, bệnh nhân được sử dụng hệ thống giảm đau, kết hợp vận động sớm sau mổ và can thiệp dinh dưỡng. Bệnh nhân B được ra viện sau 7 ngày phẫu thuật. Hiện tại, tình trạng bệnh nhân ổn định, hết đau bụng, ăn uống sinh hoạt bình thường, đã bỏ rượu theo tư vấn của bác sĩ.
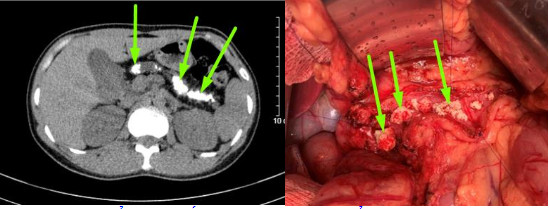
Hình : Ảnh trên cắt lớp vi tính và trong mổ của bệnh nhân B
(mũi tên chỉ sỏi tụy)
Trường hợp thứ 2: bệnh nhân P.T.N nam 38 tuổi, cũng có thói quen sử dụng rượu sớm từ năm 16 tuổi kèm theo hút thuốc lá mỗi ngày trung bình 1 bao. Cách vào viện một tháng, anh N xuất hiện đau bụng vùng thượng vị âm ỉ kèm theo vàng mắt, vàng da tăng dần, gầy sút 5 kg trong vòng 1 tháng. Anh N đi khám và điều trị tại nhiều bệnh viện lớn ở Hà Nội và được chẩn đoán là tắc mật do viêm tụy mạn. Sau một thời gian điều trị nội khoa nhưng tình trạng bệnh không tiến triển, gia đình tìm hiểu thông tin và đã đến phòng khám Khoa Phẫu thuật tiêu hóa – Gan mật tụy. Người bệnh P.T.N vào viện với thể trạng gầy, da niêm mạc vàng đậm, đau nhiều thượng vị lan sau lưng, ăn uống kém. Trên cộng hưởng từ và cắt lớp vi tính cùng với siêu âm nội soi (2 lần) đều cho thấy có hình ảnh giãn ống tụy, sỏi tụy, giãn đường mật trong và ngoài gan, không rõ khối vùng đầu tụy. Xét nghiệm sinh hóa và miễn dịch cho thấy Bilirubin toàn phần tăng cao 268 μmol/l, các chất chỉ điểm u (CEA và CA 199) trong giới hạn bình thường. Sau khi làm đầy đủ các thăm dò chúng tôi quyết định phẫu thuật cho người bệnh với chẩn đoán: tắc mật do viêm tụy mạn, sỏi tụy, theo dõi u đầu tụy, dự kiến phẫu thuật Frey-Beger hoặc phẫu thuật cắt khối tá tụy nếu trên sinh thiết tức thì tổ chức tụy trong mổ có tế bào ác tính. Thăm dò trong mổ thấy toàn bộ đầu – thân – đuôi tụy cứng chắc, đầu tụy to thâm nhiễm mạc treo ĐT ngang. Sinh thiết tức thì hạch quanh đầu tụy cho kết quả là ung thư biểu mô tuyến di căn, do đó bệnh nhân được quyết định cắt khối tá tràng – đầu tụy, nạo vét hạch mở rộng. Kết quả giải phẫu bệnh khối tá tụy và tổ chức hạch quanh tụy là ung thư biểu mô tuyến tụy trên nền viêm tụy mạn tính, di căn 34 trên 78 hạch nạo vét được. Sau mổ, người bệnh được sử dụng hệ thống giảm đau đa mô thức, vận động hồi phục sớm và được điều trị phối hợp với các chuyên khoa dinh dưỡng, nội tiết. Bệnh nhân ổn định và ra viện ngày thứ 9 sau mổ và được hẹn khám lại để xét điều trị bổ trợ. Tuy phẫu thuật thành công nhưng tiên lượng trường hợp này sẽ rất nặng do tụy viêm đã ung thư hóa và di căn hạch.
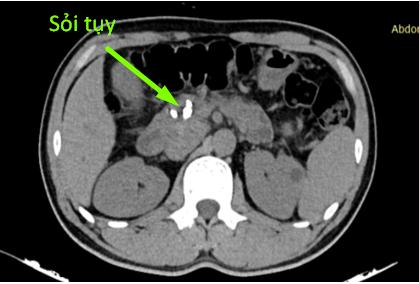
A. Hình ảnh sỏi tụy trên CLVT
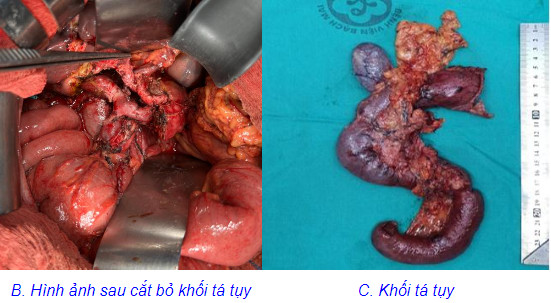
Hình : Ảnh trên cắt lớp vi tính, trong và sau mổ của bệnh nhân P.T.N
Cần làm gì để phát hiện viêm tụy mạn và theo dõi?
Viêm tụy mạn thường tiến triển âm thầm, khi phát hiện ra bệnh thường ở giai đoạn muộn. Vì vậy, chúng ta cần phải kiểm tra sức khỏe định kỳ hằng năm. Đặc biệt là những bệnh nhân có nguy cơ như tiểu đường, kém hấp thu, bệnh nhân uống rượu nhiều năm… Khi phát hiện ra bệnh nên điều trị hoặc khám theo dõi tại các cơ sở chuyên khoa. Nếu không quản lý tốt sẽ dẫn đến các biến chứng nguy hiểm có thể ảnh hưởng đến tính mạng.
Phẫu thuật tuy không phải phương pháp thường xuyên được áp dụng để điều trị viêm tụy mạn nhưng chỉ định mổ được đặt ra khi viêm tụy mạn gây ra các biến chứng về cơ học như giãn ống tụy, tắc mật, hẹp môn vị, chèn ép bó mạch mạc treo tràng trên hoặc có khối không loại trừ ung thư. Chỉ định mổ ở thời điểm và bệnh cảnh hợp lý giúp cải thiện chất lượng cuộc sống cho người bệnh và giảm nguy cơ tiến triến tổn thương nhu mô tụy.
Khoa Phẫu thuật tiêu hóa – Gan mật tụy, Bệnh viện Bạch Mai có các Phẫu thuật viên chuyên sâu về các bệnh lý tụy. Bên cạnh đó, Bệnh viện còn có các chuyên khoa phối hợp để điều trị bệnh nhân trong cả quá trình nằm viện như chuyên khoa nội tiết giúp điều chỉnh đường máu, chuyên khoa dinh dưỡng cùng với gây mê hồi sức giúp giảm đau và phục hồi sớm sau mổ.
BS. Nguyễn Thành Khiêm, BS. Đỗ Văn Minh
Khoa Phẫu thuật tiêu hóa gan mật tụy, Bệnh Viện Bạch Mai


