Bé trai 5 tuổi mắc thận hư kháng steroid rơi vào nguy kịch do tự ý bỏ thuốc với biến chứng huyết khối toàn bộ tĩnh mạch lớn
Biến chứng của hội chứng thận hư kháng steroid khá phức tạp, bao gồm tắc mạch, tràn dịch màng phổi, màng tim, nhiễm trùng, loét dạ dày tá tràng,… Trong đó, huyết khối tĩnh mạch sâu là một trong những biến chứng nguy hiểm nhất, có thể gây thuyên tắc phổi, dẫn đến đột tử ở trẻ. Tự ý bỏ thuốc điều trị, bé trai 5 tuổi suýt đánh đổi tính mạng khi bị huyết khối toàn bộ tĩnh mạch.
Biến chứng của hội chứng thận hư kháng steroid khá phức tạp, bao gồm tắc mạch, tràn dịch màng phổi, màng tim, nhiễm trùng, loét dạ dày tá tràng,… Trong đó, huyết khối tĩnh mạch sâu là một trong những biến chứng nguy hiểm nhất, có thể gây thuyên tắc phổi, dẫn đến đột tử ở trẻ. Tự ý bỏ thuốc điều trị, bé trai 5 tuổi suýt đánh đổi tính mạng khi bị huyết khối toàn bộ tĩnh mạch.
Bé T.A (5 tuổi, ở Nghệ An) mắc hội chứng thận hư kháng steroid, bắt đầu điều trị từ tháng 1/2023 tại khoa Thận và Lọc máu – Bệnh viện Nhi Trung ương. Cuối tháng 1/2024, trẻ vào viện trong bệnh cảnh huyết khối tĩnh mạch chủ dưới, được theo dõi, điều trị tại khoa Thận và Lọc máu và khoa Huyết học. Trẻ được kiểm soát, sử dụng thuốc đều đặn theo phác đồ, nên tình trạng cải thiện.
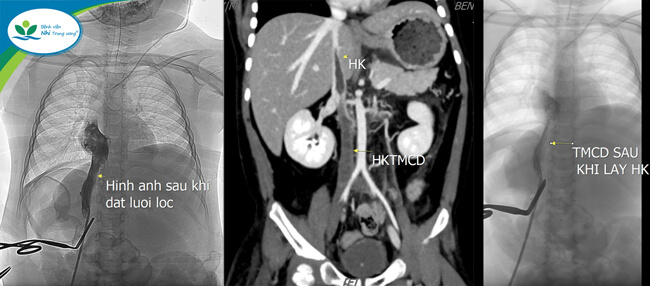
Hình ảnh huyết khối của trẻ trước và sau khi được phẫu thuật
Tuy nhiên, do gia đình nhận thấy huyết khối không còn đáng ngại, đã tự ý ngừng sử dụng thuốc chống đông. Sau 2 tuần, trẻ xuất hiện triệu chứng sưng đau, phù 2 chân, đặc biệt là ở chân bên phải. Ngày 20/3/2024, gia đình đưa T.A vào bệnh viện địa phương thăm khám và ngay trong đêm trẻ được chuyển đến Bệnh viện Nhi Trung ương.
“Bằng kinh nghiệm lâm sàng và xem xét tiền sử huyết khối của trẻ, chúng tôi nghi ngờ trẻ có huyết khối tĩnh mạch lớn làm cản trở dòng máu đổ về tim. Ngay lập tức, trẻ được làm các xét nghiệm cận lâm sàng, chẩn đoán hình ảnh, kết quả xác định trẻ có huyết khối lớn, liên tục từ tĩnh mạch đùi, chậu 2 bên lan đến tĩnh mạch chủ dưới và tĩnh mạch thận, nguy cơ gây tắc mạch máu phổi và mạch máu não, đe dọa tính mạng nếu không được xử trí kịp thời”, Ths.BS Trần Hoàng, Khoa Thận và Lọc máu chia sẻ.
Ths.BS Trần Hoàng, Khoa Thận và Lọc máu thăm khám cho bệnh nhi
Xuất phát từ tình trạng nguy kịch của bệnh nhi, sáng ngày 21/3, dưới sự chỉ đạo của TS.BS Cao Việt Tùng – Phó Giám đốc Bệnh viện, cuộc hội chẩn gồm 4 chuyên khoa: Điện quang can thiệp, Phẫu thuật mạch máu, Ngoại tổng hợp, Thận và Lọc máu đã diễn ra để tìm giải pháp tối ưu, đảm bảo mổ cấp cứu an toàn nhất cứu sống trẻ.
“Bệnh nhi có huyết khối chiếm toàn bộ tĩnh mạch chủ dưới, từ tĩnh mạch đùi, chậu 2 bên lan đến cả tĩnh mạch chủ đoạn sau gan. Do đó, việc khống chế đầu trên của tĩnh mạch chủ dưới rất khó khăn, bắt buộc phải kiểm soát được toàn bộ tĩnh mạch chủ dưới phía trên gan, tĩnh mạch gan phải, thân trung tĩnh mạch gan trái và giữa. Tiếp đến, chúng tôi phối hợp với PGS.TS Nguyễn Lý Thịnh Trường, Giám đốc Trung tâm Tim mạch phẫu thuật mở tĩnh mạch chủ dưới và loại bỏ hoàn toàn huyết khối. Chỉ cần một sai sót nhỏ có thể khiến huyết khối di chuyển lên buồng tim phải, gây thuyên tắc phổi, ảnh hưởng đến tính mạng bệnh nhi, cùng với đó là nguy cơ chảy máu trong quá trình phẫu thuật khi bộc lộ các mạch máu lớn. Vì vậy, ekip đã cố gắng cẩn trọng và chính xác trong từng thao tác”, BS.CKII Vũ Mạnh Hoàn,Trưởng khoa Ngoại Gan – Mật – Tụy, Phó Giám đốc Trung tâm Ngoại Tổng hợp cho biết.
“Ngay từ khi hội chẩn, mục tiêu của chúng tôi là tiếp cận tĩnh mạch chủ dưới đoạn sau gan và trên thận, khơi thông dòng chảy tĩnh mạch chủ dưới, sau đó, đặt lưới lọc để tránh huyết khối trôi về tim gây thuyên tắc phổi. Rất may mắn, cuộc phẫu thuật diễn ra thành công. Đánh giá siêu âm sau 8 giờ, trẻ tái thông dòng chảy tĩnh mạch thận 2 bên, tái thông tĩnh mạch chủ dưới đoạn sau gan và ngang tĩnh mạch thận, không có bằng chứng huyết khối trôi về tĩnh mạch phổi 2 bên”, Ths.BSCKII Lê Đình Công, Trưởng Đơn vị Điện quang can thiệp, Phó Trưởng khoa Chẩn đoán hình ảnh vui mừng chia sẻ.
Sau phẫu thuật, bệnh nhi được chuyển đến khoa Điều trị tích cực Ngoại khoa. Tại đây trẻ được thở máy, duy trì chức năng sống, dùng thuốc chống đông để đảm bảo không hình thành các huyết khối mới, kiểm soát tình trạng đông máu. Tình trạng của trẻ ổn định, hồi phục tốt nên được cai máy thở sau vài giờ và được chuyển về Khoa Thận và Lọc máu tiếp tục theo dõi điều trị ngay hôm sau.
Hiện tại, trẻ được kết hợp điều trị nội khoa, các chỉ số ổn định, lâm sàng được cải thiện, các triệu chứng như sưng đau, phù hân thuyên giảm, bệnh nhi ăn uống bình thường sau phẫu thuật. Trong lộ trình điều trị tiếp theo, trẻ sẽ được tục với các thuốc ức chế miễn dịch khác, đồng thời, sử dụng thuốc chống đông theo đúng phác đồ. Các bác sĩ cũng tư vấn gia đình theo dõi tình trạng phù và nguy cơ tắc mạch của trẻ, nhằm có những giải pháp thăm khám, nhập viện kịp thời.
Gặp lại mẹ bé T.A, chị rưng rưng chia sẻ: “Thật sự gia đình do không lường trước được hậu quả của việc tự ý ngừng sử dụng thuốc, nên đã để con rơi vào nguy kịch, suýt nữa phải đánh đổi cả tính mạng. May mắn con được các bác sĩ hết lòng cứu chữa và bình an. Đây là bài học rất lớn đối với gia đình tôi, chắc chắn từ giờ chúng tôi sẽ tuân thủ chỉ dẫn và lịch tái khám của bác sĩ. Hy vọng các bố mẹ đang có con mắc hội chứng thận hư hoặc có tiền sử huyết khối cũng sẽ rút ra được kinh nghiệm từ trường hợp bé nhà tôi”.
Phẫu thuật lấy huyết khối tĩnh mạch là kỹ thuật chuyên sâu, có thể cứu sống tính mạng bệnh nhi trước nguy cơ đột quỵ trong gang tấc. Tuy nhiên, để điều trị thành công, cần phải phát hiện sớm và can thiệp kịp thời. Chính vì vậy, các bác sĩ khuyến cáo các bệnh nhi mắc hội chứng thận hư có hoặc không có tiền sử huyết khối nên theo dõi, tái khám định kì đúng theo lịch hẹn của bệnh viện; tuân thủ phác đồ điều trị, tuyệt đối không tự ý bỏ thuốc. Nếu trẻ có các biểu hiện sưng đau, phù tím chi, khó thở, tím tái hay bất kỳ biểu hiện tái phát nào của hội chứng thận hư và huyết khối tĩnh mạch, cha mẹ cần đưa trẻ đi khám ngay, tránh những hậu quả đáng tiếc xảy ra.
Mạnh Hà



